La malattia parodontale, o parodontite, è una patologia infiammatoria cronica che colpisce i tessuti di supporto dei denti, inclusi gengive, legamento parodontale e osso alveolare. Se non trattata adeguatamente, può portare alla perdita dei denti e avere ripercussioni sulla salute generale.
Le prime evidenze risalgono all’antichità ma è a partire dall’800 in poi che lo studio sistematico della malattia parodontale ha cominciato ad arricchire le conoscenze mediche:
- 1839: Il dentista Levi Spear Parmly sottolineò l’importanza dell’igiene orale per prevenire le malattie gengivali.
- 1875: John Riggs descrisse una condizione infiammatoria cronica delle gengive, nota poi come “malattia di Riggs” (parodontite).
- 1899: Hermann G. Neumann propose la teoria della placca batterica come causa della malattia parodontale.
XX Secolo: Sviluppo della Parodontologia Moderna
- 1940-1950: Studi clinici iniziarono a dimostrare il legame tra placca batterica e parodontite. Furono introdotte tecniche di levigatura radicolare e chirurgia gengivale.
- 1965-1985: Harald Löe e colleghi confermarono il ruolo centrale della placca batterica nella patogenesi della parodontite attraverso studi sperimentali.
- Anni ’80 e ’90: Si iniziò a comprendere meglio l’influenza della risposta immunitaria e dei fattori genetici sulla progressione della malattia.
XXI Secolo: Approccio Multidisciplinare e Innovazioni
- Genetica e biomarcatori: L’analisi genetica ha evidenziato il ruolo dei polimorfismi nelle interleuchine (IL-1, IL-6) nel determinare la suscettibilità alla malattia.
- Probiotici e microbioma orale: Nuovi studi hanno approfondito l’influenza del microbiota sulla salute parodontale.
Tecnicamente parlando è un’affezione cronica a basso grado che quindi si sviluppa prevalentemente in maniera asintomatica sino alle fasi conclamate dove spesso il trattamento è più invasivo ed alcuni elementi dentari a quel punto possono essere considerati dubbi a lungo termine.
Un tempo era conosciuta con il nome di piorrea e si denominava come malattia degli “anta” in quanto le prime manifestazioni avvenivano attorno ai quarant’anni.
Proprio per questa sua lenta e silente evoluzione è necessaria una diagnosi precoce che può essere facilmente eseguita alla poltrona eseguendo quello che conosciamo come sondaggio parodontale.
La sonda parodontale è uno strumento essenziale per la diagnosi e la valutazione delle malattie parodontali, come la parodontite. Tuttavia, l’utilizzo sistematico di questo strumento negli studi dentistici italiani non è ancora diffuso come dovrebbe.
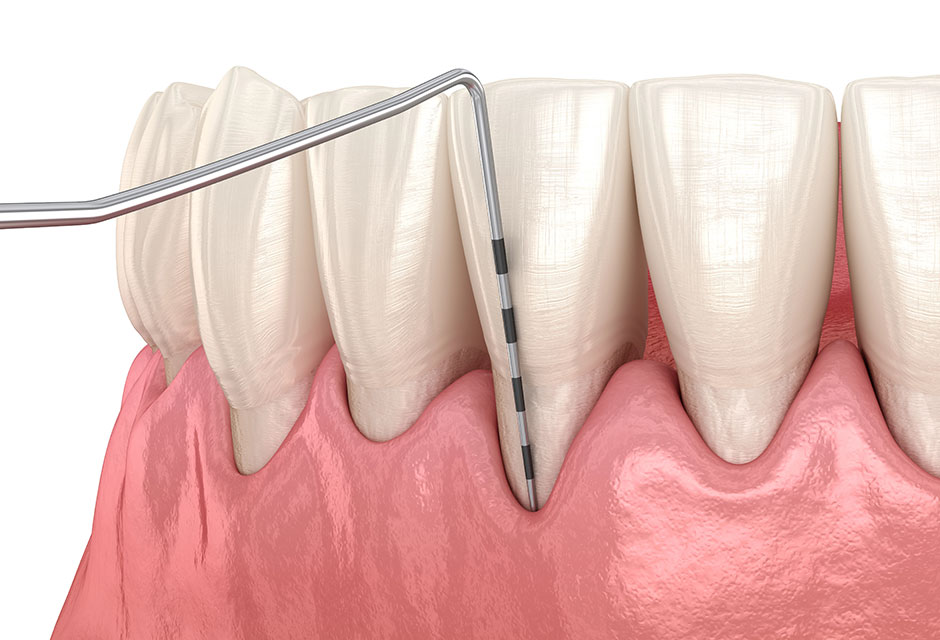
Utilizzo della Sonda Parodontale negli Studi Dentistici Italiani
Secondo dati pubblicati dalla Commissione per la Diffusione della Parodontologia (CDP), emergono le seguenti statistiche riguardanti l’uso della sonda parodontale negli studi dentistici italiani:
- Solo il 17% delle persone con sintomi associati alla parodontite ha ricevuto una diagnosi formale della malattia.
- Solo il 47% degli italiani a cui è stata diagnosticata la parodontite è attualmente in cura.
Questi dati suggeriscono che una parte significativa della popolazione potrebbe essere affetta da parodontite non diagnosticata o non trattata. Un fattore contributivo potrebbe essere l’insufficiente utilizzo della sonda parodontale durante le visite odontoiatriche.
Percentuale di Studi Dentistici che Utilizzano la Sonda Parodontale
Le statistiche relative all’adozione della sonda parodontale negli studi dentistici italiani indicano che:
- Solo i due terzi dei dentisti utilizzano la sonda parodontale durante la prima visita.
- Solo il 25% degli studi dichiara di utilizzare il Periodontal Screening and Recording (PRS) in modo sistematico.
- Il 41% dei dentisti ha dichiarato di non sapere cosa sia il PRS.
Considerando che in Italia ci sono circa 36.000 studi dentistici, questi dati evidenziano una significativa opportunità di miglioramento nell’adozione di pratiche diagnostiche standardizzate per la parodontite.
L’uso sistematico della sonda parodontale e l’adozione di protocolli come il PRS sono fondamentali per la diagnosi precoce e la gestione efficace della parodontite. Migliorare la consapevolezza e la formazione dei professionisti del settore odontoiatrico su questi strumenti diagnostici potrebbe contribuire a una migliore salute orale nella popolazione italiana.
Incidenza in Italia
In Italia, la prevalenza della parodontite è elevata. Secondo le linee guida nazionali per la promozione della salute orale redatte dal Ministero della Salute, i valori di prevalenza della parodontite (inclusa la gengivite) si avvicinano al 60%, con una parte notevole (10-14%) nelle forme gravi o avanzate, percentuali che aumentano drasticamente nelle fasce di età a partire da 35-44 anni.
Terapia
Il trattamento della parodontite varia in base alla gravità della condizione:
- Terapia non chirurgica: Consiste nella rimozione del biofilm batterico e del tartaro dalle superfici dentali mediante procedure come la detartrasi e la levigatura radicolare.
- Terapia chirurgica: Nei casi avanzati, possono essere necessari interventi chirurgici per eliminare le tasche parodontali e rigenerare i tessuti di supporto.
- Terapia farmacologica: L’uso di antibiotici può essere indicato in presenza di infezioni acute o in combinazione con altre terapie.
Prognosi
La prognosi della parodontite dipende da diversi fattori, tra cui:
- Gravità della malattia: Le forme iniziali hanno una prognosi migliore rispetto a quelle avanzate.
- Fattori di rischio: Abitudini come il fumo, la presenza di malattie sistemiche come il diabete e una scarsa igiene orale possono influenzare negativamente la prognosi.
- Adesione al trattamento: Un’adeguata collaborazione del paziente nel seguire le indicazioni terapeutiche e nel mantenere una buona igiene orale è fondamentale per il successo a lungo termine.
Componente Genetica della Parodontite
Oltre ai fattori ambientali e comportamentali, la componente genetica gioca un ruolo significativo nella suscettibilità alla parodontite. Studi hanno identificato varianti genetiche associate a un aumento del rischio di sviluppare la malattia. Ad esempio, una ricerca ha suggerito l’associazione del polimorfismo rs61815643 nel gene IL10 con la parodontite aggressiva, indicando che varianti in questo gene potrebbero influenzare la risposta infiammatoria e la progressione della malattia. Inoltre, il polimorfismo rs1333048 nel gene ANRIL è stato associato alla parodontite in diverse popolazioni, suggerendo un ruolo nella regolazione dell’infiammazione e nella suscettibilità alla malattia.
È importante notare che, sebbene siano stati identificati diversi geni candidati come potenziali fattori di rischio per la parodontite, molti non hanno mostrato un’associazione significativa in studi di replicazione su larga scala. Questo sottolinea la complessità della componente genetica nella parodontite e la necessità di ulteriori ricerche per comprendere appieno i meccanismi sottostanti.
Uso dei Probiotici nel Trattamento della Parodontite
Negli ultimi anni, l’uso dei probiotici come terapia aggiuntiva nel trattamento della parodontite ha suscitato interesse. I probiotici sono microrganismi vivi che, somministrati in quantità adeguate, conferiscono benefici alla salute dell’ospite. La loro applicazione nel campo parodontale mira a modulare la flora batterica orale e la risposta immunitaria dell’ospite.
Diversi studi clinici hanno valutato l’efficacia dei probiotici come complemento alla terapia parodontale non chirurgica:
- Benefici Clinici: Una meta-analisi ha evidenziato che l’uso di probiotici come terapia aggiuntiva porta a miglioramenti significativi nella profondità di sondaggio, nel guadagno di attacco clinico e nel sanguinamento al sondaggio rispetto alla sola terapia convenzionale. Tuttavia, non sono stati osservati benefici significativi nell’indice di placca. citeturn0search3
- Durata degli Effetti: Alcuni studi suggeriscono che i benefici clinici dei probiotici siano principalmente a breve termine, con una riduzione dell’infiammazione gengivale e della profondità di sondaggio. Tuttavia, mancano evidenze di benefici clinici duraturi nel lungo periodo. citeturn0search2
- Ceppi Specifici: L’efficacia dei probiotici dipende dal ceppo utilizzato. Ad esempio, l’uso di Lactobacillus reuteri come aggiunta alla terapia non chirurgica ha mostrato miglioramenti significativi nei parametri clinici parodontali. citeturn0search1
In conclusione, l’integrazione dei probiotici nella terapia parodontale rappresenta una promettente strategia aggiuntiva. Tuttavia, sono necessarie ulteriori ricerche per determinare i protocolli ottimali, inclusi i ceppi specifici, la durata e la modalità di somministrazione, al fine di massimizzare i benefici clinici a lungo termine.
Il trattamento della parodontite può essere affrontato attraverso approcci non chirurgici e chirurgici, ciascuno con specifiche indicazioni e risultati clinici.
Terapia Non Chirurgica
La terapia non chirurgica rappresenta il primo approccio nel trattamento della parodontite e include:
- Detartrasi e levigatura radicolare (scaling e root planing): Rimozione meccanica di placca e tartaro dalle superfici dentali e radicolari.
- Terapia antibiotica locale o sistemica: Utilizzo di antimicrobici per ridurre la carica batterica patogena.
Studi clinici hanno dimostrato che la terapia non chirurgica può portare a:
- Riduzione della profondità di sondaggio (PD): Miglioramento clinico significativo nelle tasche parodontali superficiali e moderate.
- Guadagno di attacco clinico (CAL): Miglioramenti clinici osservati, con variazioni in base alla gravità iniziale della malattia.
Tuttavia, in tasche profonde (>6 mm) o in presenza di difetti ossei complessi, la sola terapia non chirurgica può risultare insufficiente.
Terapia Chirurgica
La terapia chirurgica è indicata quando la terapia non chirurgica non è sufficiente a risolvere la patologia e comprende:
- Chirurgia resettiva: Rimozione di tessuto gengivale in eccesso e rimodellamento dell’osso alveolare per eliminare le tasche parodontali.
- Chirurgia rigenerativa: Utilizzo di tecniche e materiali per promuovere la rigenerazione dei tessuti parodontali distrutti dalla malattia.
I risultati attesi dalla terapia chirurgica includono:
- Riduzione più significativa della profondità di sondaggio (PD): Particolarmente efficace in tasche profonde.
- Maggiore guadagno di attacco clinico (CAL): Specialmente con procedure rigenerative.
- Accesso migliorato per l’igiene orale: Facilita la manutenzione a lungo termine da parte del paziente.
Confronto tra Terapie Chirurgiche e Non Chirurgiche
La scelta tra terapia chirurgica e non chirurgica dipende da diversi fattori, tra cui la gravità della malattia, la profondità delle tasche parodontali e la risposta individuale al trattamento iniziale. In generale:
- Tasche superficiali e moderate (PD ≤4-5 mm): La terapia non chirurgica è spesso efficace nel ridurre l’infiammazione e migliorare i parametri clinici.
- Tasche profonde (PD >5-6 mm): La terapia chirurgica può offrire risultati superiori in termini di riduzione della profondità di sondaggio e guadagno di attacco clinico.
È importante notare che la terapia non chirurgica rappresenta spesso la prima fase del trattamento parodontale. La decisione di procedere con la chirurgia viene valutata in base alla risposta del paziente alla terapia iniziale e alla presenza di fattori complicanti, come difetti ossei significativi o difficoltà nell’igiene orale domiciliare.
In conclusione, sia la terapia non chirurgica che quella chirurgica svolgono ruoli cruciali nella gestione della parodontite. La scelta dell’approccio terapeutico deve essere personalizzata, considerando le specifiche esigenze cliniche del paziente e mirando a ottenere la stabilità parodontale a lungo termine.

